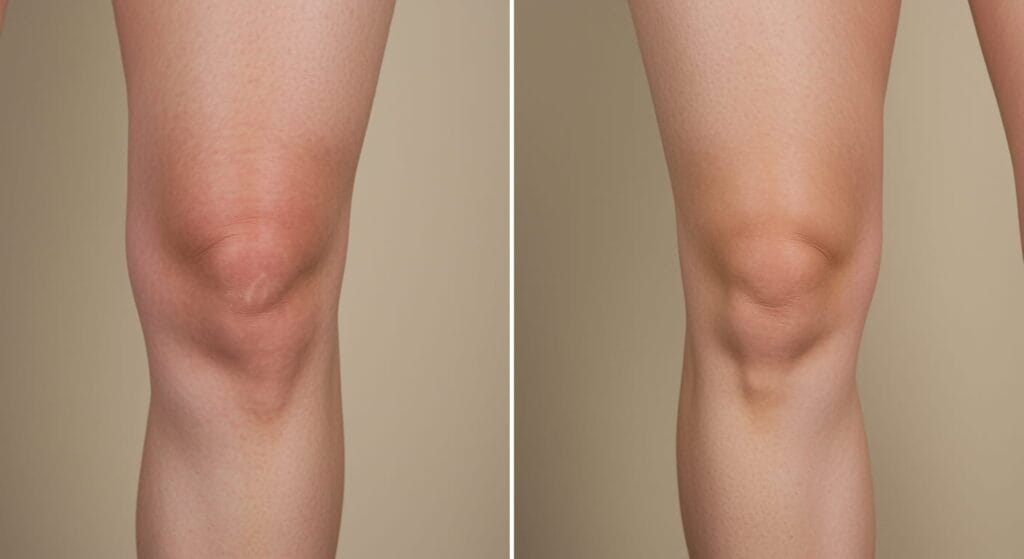
Woda w kolanie to potoczna nazwa na coś, co w medycynie nazywamy wysiękiem stawowym — nadmierne nagromadzenie płynu w torebce stawowej. Taki wysięk w kolanie zawsze sygnalizuje, że dzieje się coś niepokojącego. Dotyka statystycznie ok. 27% populacji i jest jedną z najczęstszych przyczyn wizyt u ortopedy i fizjoterapeuty [1]. Sama „woda” jest objawem, nie chorobą — wysięk przy reumatoidalnym zapaleniu stawów wymaga zupełnie innego leczenia niż przy infekcji bakteryjnej czy zerwaniu ACL. Dlatego trafna diagnoza decyduje o skuteczności leczenia [4].
Woda w kolanie — co to takiego?
Woda w kolanie to potoczne określenie wysięku stawowego — sytuacji, w której wewnątrz stawu kolanowego lub w okolicznych kaletkach gromadzi się nadmiar mazi stawowej (synowii). Potocznie mówi się też o płynie w kolanie, choć medycznie chodzi o ten sam stan.
W zdrowym kolanie jest go zaledwie kilka mililitrów. Tyle wystarczy — działa jak naturalny smar między powierzchniami stawowymi i odżywia chrząstkę [4]. Jego skład jest precyzyjnie dobrany: woda, kwas hialuronowy (odpowiada za lepkość), białka i leukocyty pełniące funkcje ochronne [1]. Gdy pojawia się stan zapalny, błona maziowa zaczyna produkować płyn niekontrolowanie — torebka stawowa ulega rozciągnięciu, co wywołuje ból.
Objętość powyżej 10 ml to już wysięk wymagający diagnostyki. Powyżej 20 ml dochodzi do tzw. arthrogenic muscle inhibition — odruchowego hamowania mięśnia czworogłowego, który może tracić nawet 30% siły skurczu [4]. W takich przypadkach fizjoterapia skupia się nie tylko na usunięciu płynu (krioterapia, ultradźwięki, terapia manualna), ale przede wszystkim na wygaszeniu reakcji zapalnej błony maziowej.
Czym różni się woda w kolanie od hemartrozy?
Hemartroza to wysięk, w którym płyn zawiera krew — pojawia się nagle po ostrym urazie, gdy pękną naczynia krwionośne wewnątrz stawu.
Klasyczna woda w kolanie jest zazwyczaj przejrzysta lub lekko słomkowa. Hemartroza — czerwona i nagła. W blisko 70% przypadków jej przyczyną jest zerwanie więzadła ACL [3]. To istotna różnica, bo krew w jamie stawowej niszczy chrząstkę — uszkodzenia chondrocytów są wykrywalne już po 24 godzinach od wylewu. Dlatego lekarz podczas punkcji zawsze ocenia kolor i konsystencję płynu [3].
Jakie są objawy wody w kolanie?
Najbardziej widoczny objaw to obrzęk kolana, który zaciera naturalne zarysy stawu i tworzy wyraźną asymetrię między chorą a zdrową nogą.
Pacjenci opisują to jako uczucie „napompowanego kolana” — ciężkiego, sztywnego, utrudniającego pełne zgięcie lub wyprost [1]. Ból narasta przy obciążaniu podczas chodzenia, ale u wielu osób pojawia się też w spoczynku, gdy nadmiar płynu drastycznie podnosi ciśnienie wewnątrzstawowe [4].
Oprócz obrzęku typowe jest ocieplenie skóry — kolano wyraźnie cieplejsze w dotyku niż reszta nogi. W badaniu fizykalnym charakterystyczny jest objaw balotowania rzepki: pod naciskiem „pływa” na poduszce płynowej zamiast stabilnie spoczywać na kości udowej [1]. Część pacjentów zgłasza też uczucie niestabilności albo „uciekania” kolana — to może sugerować, że wysięk towarzyszy uszkodzeniom więzadłowym [4].
Czy woda w kolanie boli zawsze?
Nie. Odczuwanie bólu zależy od tempa narastania płynu i przyczyny wyjściowej. Przy przewlekłych zmianach zwyrodnieniowych płyn może gromadzić się powoli — dając tylko sztywność i dyskomfort, bez ostrego bólu [1]. Inaczej wygląda to po urazie z hemartrozą albo przy infekcji. Tam gwałtowne rozpieranie torebki powoduje silny ból uniemożliwiający obciążenie nogi [3].
Jakie są przyczyny wody w kolanie?
Przyczyny można podzielić na trzy grupy: urazy mechaniczne, choroby zapalne i infekcje bakteryjne.
Wśród urazów dominują uszkodzenia ACL (odpowiadają za 70% hemartroz [3]), pęknięcia łąkotek (ok. 10%) oraz złamania kości i zwichnięcia rzepki — wszystkie wymagają kompleksowej rehabilitacji kolana. Choroby zapalne — reumatoidalne zapalenie stawów, zwyrodnienie, dna moczanowa — prowadzą do przewlekłego drażnienia błony maziowej i stałej nadprodukcji płynu [4].
Warto wspomnieć o torbieli Bakera. To uwypuklenie torebki stawowej w dole podkolanowym — powstaje, gdy staw wypycha nadmiar płynu ku tyłowi. Zmiany powyżej 3 cm wymagają aspiracji lub leczenia przyczynowego. Torbiel sama nie ustąpi, dopóki trwa pierwotny wysięk [4]. Rzadszymi przyczynami są choroby autoimmunologiczne i nowotwory stawu [1].
Pełną analizę wszystkich mechanizmów znajdziesz w artykule o przyczynach wody w kolanie.
Skąd się bierze woda w kolanie bez urazu?
Wysięk bez urazu sugeruje podłoże chorobowe — artrozę, dnę moczanową lub infekcję bakteryjną.
Błona maziowa reaguje wtedy na stan zapalny w organizmie lub lokalne przeciążenie chrząstki, produkując nadmiar płynu ochronnie [1]. Bezpośrednią przyczyną bywają też zaostrzenia chorób autoimmunologicznych — reumatoidalnego zapalenia stawów czy tocznia — co wymaga pilnej diagnostyki reumatologicznej [4].
Jak diagnozuje się wodę w kolanie?
Diagnostyka opiera się na trzech filarach: badaniu fizykalnym, obrazowaniu i — w uzasadnionych przypadkach — analizie pobranego płynu.
Lekarz lub fizjoterapeuta ocenia najpierw zakresy ruchu, stabilność kolana i obecność charakterystycznych objawów: balotowania rzepki i tkliwości szpary stawowej [4]. Kluczowym narzędziem szybkiej oceny jest USG — precyzyjnie określa stopień wysięku w kolanie i stan tkanek miękkich [1]. Jeśli zachodzi podejrzenie uszkodzeń wewnątrzstawowych, rezonans magnetyczny (MRI) daje wgląd w stan więzadeł i łąkotek [4].
RTG zleca się rutynowo, żeby wykluczyć złamania lub ocenić stopień zmian zwyrodnieniowych. Badania laboratoryjne krwi i płynu stawowego pozwalają wykryć infekcje i markery zapalne.
Jak leczyć wodę w kolanie?
Leczenie musi być wielotorowe i zawsze ukierunkowane na przyczynę — nie tylko na usunięcie nadmiaru płynu.
W fazie ostrej podstawą jest odciążenie stawu, zimne okłady i farmakoterapia: leki przeciwzapalne (NLPZ) i leki przeciwbólowe hamują nadreaktywność błony maziowej [4]. Przy dużych wysiękach blokujących mechanikę stawu ortopeda może zdecydować o artrocentezie — usunięciu płynu igłą w znieczuleniu miejscowym [1].
Fundamentem powrotu do normalnego funkcjonowania jest dobrze przygotowany program rehabilitacji — ćwiczenia wzmacniające mięsień czworogłowy i poprawiające stabilność stawu [4]. Mały wysięk (poniżej 15 ml) wchłania się samoistnie w 2–3 tygodnie przy odciążeniu. Fizjoterapia stosując drenaż limfatyczny, mobilizacje rzepki i ćwiczenia izometryczne skraca ten czas [4].
W trudniejszych przypadkach stosuje się iniekcje glikokortykosteroidów lub kwasu hialuronowego. Przy uszkodzeniach strukturalnych wymagających rekonstrukcji (np. pęknięta łąkotka) konieczna może być artroskopia [2]. Szczegółowe omówienie wszystkich metod znajdziesz w artykule o leczeniu wody w kolanie.
Czy zimne okłady pomagają na wodę w kolanie?
Tak — powodują obkurczenie naczyń i spowalniają produkcję płynu przez błonę maziową.
Stosuj 15–20 minut, najlepiej co 3–4 godziny w fazie zaostrzenia. Zawsze przez warstwę materiału — żeby nie odmrozić skóry [4]. Najlepsze efekty przynoszą w pierwszych 48–72 godzinach od wysięku lub urazu [1].
Jak zapobiegać nawrotom wody w kolanie?
Profilaktyka to silna stabilizacja mięśniowa, ograniczenie przeciążeń i — przy chorobach przewlekłych — regularna kontrola lekarska.
Najważniejsze jest wzmocnienie mięśnia czworogłowego i mięśni biodra, które przejmują część sił ściskających działających na kolano [4]. Równie ważna jest prawidłowa technika lądowania i regularne rozciąganie tkanek miękkich.
Kluczowy czynnik ryzyka — często pomijany — to masa ciała. Każdy dodatkowy kilogram generuje ok. 4 kg dodatkowego nacisku na staw kolanowy podczas chodzenia — przy każdym kroku, przez całe życie [1]. Sportowcy powinni dbać o rozgrzewkę i stopniowe dawkowanie obciążeń. Przy chorobach przewlekłych — RZS, dna moczanowa, choroby autoimmunologiczne — zapobieganie nawrotom wymaga stałej kontroli ortopedycznej i przestrzegania zaleceń dietetycznych [4].
Czy woda w kolanie sama zejdzie?
Zależy od objętości płynu w kolanie i tego, czy udało się wygasić proces zapalny, który go wywołał. Małe wysięki po lekkim przeciążeniu mogą zniknąć samoistnie w ciągu 2–4 tygodni — przy odciążeniu, zimnych okładach i lekach przeciwbólowych [1]. Jeśli jednak obrzęk utrzymuje się dłużej lub towarzyszy mu gorączka — to sygnał wymagający konsultacji ortopedycznej. Więcej o tym, czy woda w kolanie sama zejdzie.
Bibliografia:
[1] Elsawy NAH i wsp. Clinical examination, ultrasound assessment and aspiration of knee effusion in primary knee osteoarthritis patients. J Orthop Surg Res. 2023.
[2] Jørgensen RR i wsp. Intra-articular corticosteroid for knee osteoarthritis. Cochrane Review 2015.
[3] Lyons LP i wsp. Blood in the Joint: Effects of Hemarthrosis on Meniscus Health and Repair Techniques. Osteoarthritis Cartilage. 2020.
[4] Logerstedt DS i wsp. Knee pain and mobility impairments: meniscal and articular cartilage lesions. Clinical Practice Guidelines JOSPT. 2018.